Внутренние женские половые органы |
|
|
Внутренние женские половые органы локализуются в полости таза и включают влагалище, шейку и тело матки, маточные (фаллопиевы) трубы, или яйцеводы, яичники и окружающие их поддерживающие тазовые структуры.
Влагалище
Влагалище — трубчатая, мышечно-соединительнотканная структура между вульвой и маткой, которая размещается между мочеиспускательным и мочевым пузырем спереди и прямой кишкой сзади. Длина влагалища составляет 6-8 см вдоль передней стенки и 7-10 см вдоль задней. Влагалище имеет много функций: она является экскреторным каналом матки (выделение маточного секрета и менструальной крови); женским копулятивным органом и частью родового канала.
Верхняя часть влагалища происходит из мюллеровых протоков, нижняя из урогенитального синуса. Спереди влагалище отделяется от мочевого пузыря и мочеиспускательного канала с помощью соединительной ткани — пузырно-влагалищной (везиковагинальной), а сзади от прямой кишки — прямокишечно-влагалищной (ректовагинальной) перегородкой. Обычно верхняя четверть влагалища отделена от прямой кишки куполообразной карманом брюшины — прямокишечно-маточным (дугласовым) углублением. Обычно передняя и задняя стенки влагалища соприкасаются с оставлением лишь небольшого пространства между ее латеральными краями таким образом, что на поперечном разрезе влагалище имеет Н-образную форму. Во время родов влагалище значительно растягивается.
Верхний конец влагалища охватывает шейку матки и образует переднее, заднее и два боковых свода влагалища. Задний свод является большим, чем передний, боковые занимают промежуточное положение по размерам. Клиническое значение сводов влагалища заключается в возможности пальпации органов таза через их тонкие стенки. Задний свод имеет важное хирургическое значение как возможный доступ к органам брюшной полости.
Стенки влагалища имеют толщину около 3 мм и состоят из трех слоев: слизистой оболочки, соединительной ткани (перивагинальная внутритазовая фасция) и мышечных волокон (внутренний циркулярный и внешний продольный слои). Слизистая оболочка влагалища взрослой женщины имеет бледно-розовый цвет, выстлана неороговевающим многослойным плоским эпителием, не имеет желез и на передней и задней стенках образует продольные складки. Во время беременности слизистая оболочка влагалища приобретает цианотичного цвета. У женщин, не рожавших, слизистая оболочка влагалища имеет многочисленные поперечные морщины, которые образуют столбы. Эти морщины не проявляются до менархе, уменьшаются после родов и постепенно исчезают после менопаузы.
Влагалищные выделения состоят из щелочного секрета шейки матки, десквамированных клеток эпителия и бактерий. Эпителий влагалища богат гликогеном, который с помощью лактобацилл (доминирующие бактерии влагалища, особенно при беременности) превращается в молочную кислоту. В норме рН влагалища составляет около 4,5, что является одним из защитных механизмов по развитию инфекции.
Влагалище имеет богатое кровоснабжение: верхняя треть его поставляется шеечно-влагалищными ветвями маточной артерии; средняя треть — нижними пузырной артерии; нижняя — средними прямокишечными и внутренней срамной артериями. Влагалищная артерия может начинаться непосредственно от внутренней подвздошной артерии.
Венозные сплетения, окружающие влагалище, также выражены, венозные сосуды повторяют путь артерий и впадают во внутреннюю подвздошную вену.
В большинстве случаев лимфа от нижней трети влагалища, как и от вульвы, оттекает в паховые лимфоузлы, средней трети — во внутренние подвздошные лимфоузлы, от верхней — в подвздошные лимфоузлы.
Клинические корреляции
Название диагностических и хирургических процедур в области влагалища происходит от греческого названия органа: кольпоскопия, кольпотомия, кольпорафия т.д. Клиницисты должны учитывать Н-образную форму влагалища при выполнении исследования с помощью зеркал и обследовании стенок влагалища. Задний свод влагалища имеет большое хирургическое значение, так как предоставляет прямой доступ к дугласовому пространства.
Дистальный ход мочеточника имеет важное значение в вагинальной хирургии. Повреждения мочеточника могут возникать при наложении влагалищных швов для достижения гемостаза при травмах влагалища. Анатомическая близость и тесное взаимоотношение сосудистой и лимфатической сетки влагалища и мочевого пузыря могут проявляться в наличии смежных симптомов при воспалении этих органов. Так, вагинит нередко сопровождается частым мочеиспусканием и дизурией.
Кисты гартнерового пролива, или мезонефральной кисты, — кистозное расширение остатков эмбриональных мезонефральных протоков. Их обычно обнаруживают на боковой стенке влагалища. В нижней трети влагалища эти кисты могут локализоваться на передней ее стенке и представлять трудности в дифференциальной диагностике с большим дивертикулом мочеиспускательного канала.
Увлажнение влагалища во время полового акта возникает вследствие транссудации из расширенного сосудистого сплетения, которое окружает влагалище. Многочисленные лекарственные препараты быстро попадают в системный кровоток при интравагинальном назначении.
Анатомические соотношения между продольной осью влагалища и другими тазовыми органами могут быть нарушены при изменениях анатомии тазового дна (релаксации таза) вследствие травмы при родах. Атрофия или слабость внутритазовой фасции и мышц, окружающих влагалище, может приводить к образованию тазовых пролапсов: цистоцеле, ректоцеле и / или энтероцеле. Одной из популярных операций при пролапсе влагалищной стенки является фиксация верхушки влагалища к крестцово-остевым связям. Редким осложнением этой операции может быть массивное кровотечение из ветвей нижней ягодичной или срамной артерии.
Шейка матки
Шейка матки — нижняя цилиндрическая или коническая часть матки, которая расположена ниже перешейка. Спереди, в верхней части шейки, внутренний зев размещается примерно на уровне перехода брюшины на мочевой пузырь. Влагалище присоединяется в косом направлении примерно посередине шейки матки и образует 4 свода: больше переднее, меньше заднее и два боковых.
На уровне сводов влагалища шейка разделяется на две части: нижнюю — влагалищную и верхнюю — надвлагалищную. Надвлагалищная часть шейки на задней поверхности покрыта брюшиной и по бокам окружена рыхлой жировой соединительной тканью — параметрией. По бокам шейку удерживают кардинальные (главные, поперечные шейные, Макенродта) связи, которые являются продолжением внутренней фасции таза (фасции Купера). Спереди шейку матки отделяет от мочевого пузыря слой рыхлой соединительной ткани.
Канал шейки матки (цервикальный канал, эндоцервикса) имеет веретенообразную форму и является наиболее широким в средней части. Его длина варьирует от 2,5 до 3 см, ширина может достигать 7-8 мм. Ширина цервикального канала зависит от количества родов, гормональных влияний. Цервикальный канал открывается в полость матки внутренним зевом, во влагалище — наружным зевом. Наружный зев локализуется в нижнем конце влагалищной части шейки матки и варьирует по форме.
До родов наружный зев имеет маленький, правильный, округлое отверстие, после родов он становится уплощенным, поперечным и разделяет шейку матки на переднюю и заднюю губы. При значительных разрывах шейки матки во время родов наружный зев приобретает неправильную, узловатую или звездчатую форму. Форма наружного зева шейки матки может иметь юридическое значение (наличие родов через естественные родовые пути).
Шейка матки состоит преимущественно из соединительной ткани, содержащей коллагеновые, эластичные волокна, кровеносные сосуды и небольшое количество гладких мышечных волокон. Переходная зона между коллагеновой тканью шейки матки и мышечной тканью тела матки составляет около 10 мм.
Слизистая оболочка цервикального канала состоит из одного слоя высоких ресничных цилиндрических клеток, которые размещаются на тонкой базальной мембране. Ядра находятся в базальной позиции, цитоплазма содержит муцин. При закупорке выводных протоков шеечных желез образуются ретенционные кисты, или фолликулы. У нерожавших женщин слизистая оболочка цервикального канала собрана в продольные пальмоподобные складки, которые разветвляются в косом направлении снизу вверх. Эти складки становятся невыразительными или исчезают после родов через естественные родовые пути.
В норме плоский эпителий влагалищной части шейки матки и цилиндрический эпителий цервикального канала образуют четкую демаркационную линию близко к наружного зева — плоскоклеточно-цилиндрическое соединение. В ответ на воспалительный процесс или травму плоский эпителий может распространяться вверх на цервикальный канал (от 1/3 в 1/2 канала), что особенно заметно у женщин с деформацией шейки матки вследствие родов. В некоторых случаях цилиндрический эпителий выступает за наружный зев (врожденный эктропион).
Кровоснабжение шейки и тела матки имеет тесные взаимосвязи. Артериальная кровь попадает в шейку матки через нисходящую ветвь маточной артерии. Эта шеечная артерия проходит с латеральной стороны шейки матки и образует коронарные артерии, которые кругом окружают шейку. Нечетные артерии влагалища (влагалищные ветви маточной артерии) проходят продольно посередине передней и задней частей шейки и влагалища.
Существуют многочисленные анастомозы между этими сосудами и влагалищными и средними геморроидальными артериями. Вены шейки матки сопровождают одноименные артерии. Лимфатический дренаж шейки матки сложный и содержит различные группы лимфоузлов. Основными регионарными лимфоузлами шейки матки является запирательный; общие, внутренние и наружные подвздошные; висцеральные узлы параметрия. Кроме того, лимфоотток шейки матки может осуществляться в верхних и нижних ягодичных, крестцовых, поясничных, аортальных лимфоузлах, а также в висцеральных узлах над задней поверхностью мочевого пузыря.
Иннервация шейки матки
Строма эндоцервикса содержит многочисленные нервные окончания. Чувствительные нервные волокна сопровождают парасимпатические волокна ко второму, третьему и четвертому крестцовым сегментам.
Клинические корреляции
Больше артериальное кровоснабжение шейки матки наблюдается в латеральных стенках шейки, в позиции на 3 и 9 часов. Глубокий восьмеркообразный шов через слизистую оболочку влагалища и шеечную строму проведен на 3 и 9 часов может помочь остановить тяжелое кровотечение, например при конусообразной биопсии шейки матки. Если этот шов наложен слишком высоко в сводах влагалища, существует опасность повреждения или захвата дистального отдела мочеточника.
Зона трансформации шейки матки (переходная зона между плоским и цилиндрическим эпителием) является важным анатомическим ориентиром для клиницистов. Локализация зоны трансформации по отношению к продольной оси шейки матки зависит от возраста и гормонального статуса женщины. В зоне трансформации обычно начинается дисплазия эпителия шейки матки.
Шейка матки имеет много нервных окончаний. С этим фактом связывают возможность массовагального рефлекса при трансцервикальных процедурах. Так, при введении внутриматочной спирали у некоторых женщин может развиваться брадикардия. Сенсорная иннервация экзоцервикса менее выраженной, чем эндоцервикса или внешней кожи. Итак, лечебные процедуры на экзоцервикс (каутеризация, криовоздействие, лазерное воздействие) могут быть выполнены без значительного дискомфорта для пациентки и обычно не нуждаются в обезболивании.
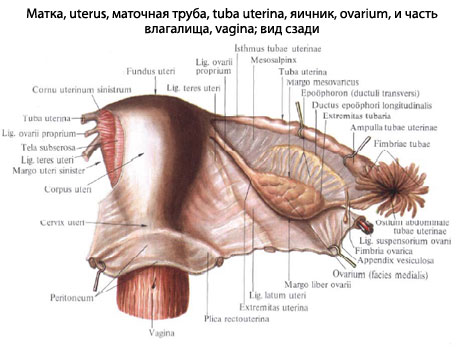
Матка
Матка — непарный полостной мышечный орган, имеющий форму уплощенной груши и локализующийся между мочевым пузырем спереди и прямой кишкой сзади и широкими связями по бокам. Почти вся задняя стенка матки покрыта брюшиной, нижняя часть которой образует прямокишечно-маточное углубление (пространство Дугласа). Только верхняя часть передней стенки матки покрыта брюшиной; нижняя прилегает к задней стенке мочевого пузыря и отделяется от нее четко обособленным слоем рыхлой соединительной ткани. Брюшина, покрывающая заднюю поверхность мочевого пузыря, на уровне перешейка переходит на матку (пузырно-маточное складка), образуя пузырно-маточное углубление.
Матка имеет две основные неравные части: верхнюю — тело и нижнюю, цилиндрическую, веретенообразную — шейку, которая выпячивается во влагалище. В шейке матки выделяют влагалищную и надвлагалищную части. В нижней части тела матки, между внутренним зевом и полостью матки, находится суженный участок — перешеек.
Перешеек имеет особое акушерское значение: он формирует нижний маточный сегмент во время беременности. Передняя поверхность матки почти плоская, задняя — конвексная. Маточные (фаллопиевы) трубы, или яйцеводы, отходят от рогов матки у соединения передней и боковой поверхности матки. Конвексный верхний сегмент между местами отхождения маточных труб называется дном матки. Боковая поверхность матки, ниже места отхождения маточных труб, непосредственно не покрыта брюшиной и является местом отхождения широкой связки матки.
Матка существенно варьирует по размеру и форме в зависимости от возраста и деторождения (количества родов) женщины. До пубертатного периода длина матки составляет 2,5-3,5 см. Матка взрослой женщины, которая не рожала, имеет длину до 8 см, ширину до 5 см, толщину до 2, 5 см и массу 40-50 г. Матка женщины, которая имела 2 и более родов, увеличивается в 1,2 раза, и масса ее увеличивается на 20-30 г, максимально до 110 г. в течение беременности. Матка значительно увеличивается за счет гипертрофии мышечных волокон: ее масса увеличивается в 10-20 раз и достигает 1100 г при доношенной беременности, а объем — 5 л. Дно матки приобретает куполообразную форму, и круглая связка размещается на границе средней и верхней трети органа. После менопаузы матка уменьшается по размерам и массе вследствие атрофии миометрия и эндометрия.
Соотношение между длиной тела и шейки матки также очень вариабельны. У девочек до менархе длина тела матки составляет половину длины шейки. У взрослых женщин, которые не рожали, тело матки и шейка почти одинаковые по длине. У женщин, которые рожали дважды и более, шейка составляет лишь 1/3 длины тела матки.
Аномалии слияния мюллеровых протоков в эмбриональном периоде (мюллеровы аномалии) могут приводить к образованию различных аномалий развития матки.
Просвет маточной трубы выстлан слизистой оболочкой. Слизистая оболочка трубы и подчиненная ей строма образуют многочисленные продольные складки, которые являются наиболее выраженными в ампулярном сегменте. Слизистая оболочка маточной трубы представлена тремя разными типами клеток. Цилиндрические эпителиальные реснитчатые клетки составляют около 25%, они наиболее выражены вокруг яичникового конца трубы. Секреторные цилиндрические клетки составляют 60% и концентрируются преимущественно в истмичном отделе. Узкие штифтоподобные клетки находятся между секреторными и вийчастыми клетками и, возможно, является морфологическим вариантом секреторных клеток. Строма является рассеянной, но между эпителиальным и мышечным слоями проходит толстая собственная пластинка, в которой содержатся сосудистые каналы. Наличие дивертикулов маточных труб может быть причиной развития трубной беременности.
Гладкие мышцы маточных труб представлены внутренним циркулярным и внешним продольным слоями. В дистальной части маточной трубы мышечные волокна менее выражены, особенно вблизи фимбриального конца трубы. Трубная мускулатура подлежит ритмичным сокращениям зависимости от гормональных изменений в течение яичникового цикла. Наибольшей частоты и интенсивности сокращения маточная труба достигает при транспорте яйцеклетки. Во время беременности эти сокращения слабые и медленные.
Между перитонеальной поверхностью маточных труб и их мышечным слоем размещается адвентициальная оболочка, содержащая сосуды и нервы.
Артериальное кровоснабжение маточных труб осуществляется за счет конечных ветвей маточных и яичниковых артерий, анастомозирующих в мезосальпинксы. Кровь от маточной артерии поставляет медиальные 2/3 каждой трубы. Вены сопровождают одноименные артерии. Лимфатический дренаж осуществляется в наружные подвздошные и аортальные лимфоузлы, окружающие аорту и нижнюю полую вену на уровне почечных сосудов.
Иннервация маточных труб осуществляется симпатическими и парасимпатическими нервами от маточного и яичникового сплетений. Чувствительные нервные волокна проходят в составе Т11, Т12 спинномозговых сегментов.
Клинические корреляции
Эктопическая беременность чаще возникает в маточных трубах. Острая абдоминальня и тазовая боль при внематочной беременности связана с внутрибрюшным кровотечением. Большинство случаев катастрофических кровотечений при трубной беременности связаны с имплантацией плодного яйца в интрамуральном сегменте маточной трубы.
При введении лапароскопа следует помнить об отклонении вертикальной оси пупка в каудальном направлении у женщин с ожирением и развитой подкожной клетчаткой. Операцию стерилизации женщин чаще всего выполняют в истмическом отделе маточных труб (клиппирования, пересечения и т.д.). Правая маточная труба и аппендикс находятся в непосредственной анатомической близости, что может затруднять дифференциальную диагностику сальпингита и острого аппендицита. Дополнительные отверстия маточных труб могут встречаться в ампулярном отделе и всегда имеют сообщение с просветом трубы.
Широкий мезосальпинкс ампулярного отдела трубы способствует искажению и ишемическому некрозу маточной трубы. Паратубарные и параовариальные кисты обычно имеют диаметр 5-10 см; их нередко принимают за кисты яичника при дооперационном обследовании.
Хотя в маточно-трубном соединении отсутствует анатомический сфинктер, временный спазм отверстий маточных труб может быть обнаружен при гистеросальпингографии. Временный спазм можно устранить с помощью введения седативных препаратов, глюкагона, или парацервикальной блокадой.
Яичник
Яичник — женская половая железа, продуцирующая женские половые клетки и женские половые гормоны. Это парный овальный орган несколько сероватого цвета, который по форме и размеру напоминает большой миндаль. Поверхность яичника взрослой женщины имеет признаки предыдущих овуляций. Яичники содержат 1-2 млн ооцитов при рождении девочки. В течение репродуктивного периода жизни женщины около 8000 фолликулов начинают развитие.
Рост многих фолликулов прерывается на разных стадиях развития, но 300-500 фолликулов могут созревать. Размер и положение яичников зависят от возраста женщины и наличия родов. В течение репродуктивного периода размеры яичников обычно не превышают 1,5 см Х2,5 см х 4 см, а масса колеблется от 3 до 6 г. С увеличением возраста женщины яичники становятся меньше и тверже.
У женщины, которая не рожала, в положении стоя длинная ось яичника является вертикальной. У не рожавших женщин яичники размещаются в верхней части брюшной полости в углублении брюшины — яичниковой ямке. К яичниковой ямке непосредственно примыкают наружные подвздошные сосуды, мочеточник, запирательные сосуды и нервы.
В яичнике различают две поверхности — медиальную, возвращенную в сторону брюшной полости, и боковую, возвращенную к стенке таза; два конца — маточный и трубный; два края — выпуклый свободный и брыжеечный. В брыжеечном крае находятся ворота яичника, через которые в яичник проходят сосуды и нервы.
Существуют три важные связи, которые определяют анатомическую мобильность яичников. Задняя часть широкой связки матки образует брыжейку яичника — мезоварий, который прикрепляется к переднему краю яичника. Мезоварий содержит сосудистые анастомозы яичниковой и маточной артерий, венозные сплетения и латеральный конец собственной связки яичника. Собственная связка яичника представляет собой узкий, короткий, фиброзный валик простирается от нижнего полюса яичника к матке.
Лейкотазовая связка образует верхнебокову часть широкой связки матки. Лейкотазовая связка содержит яичниковые артерию, вену и нервы и проходит от верхнего полюса яичника к боковой стенке таза.
Гистологически яичник делится на внешнее корковое вещество (кору) и внутреннее мозговое вещество (мозг). Снаружи яичник выстлан одним слоем поверхностного целомического кубоидального (цилиндрического) эпителия (старое название «зародышевый», или «герминальный» эпителий). Эпителий отделяется от подчиненной стромы с помощью базальной мембраны и белковой оболочки. Строма коры яичника состоит из плотно размещенных клеток, которые окружают фолликулы и образуют их тека-оболочку. Тека-клетки синтезируют яичниковые андрогены (дегидроэпиандростерон, андростендион, тестостерон).
Мозговое вещество содержит яичниковые сосуды и строму. В строме выявляются многогранные гилюсные клетки, которые являются аналогичными интерстициальным клеткам (клеткам Лейдига) в яичках.
Эмбриональные остатки
Придаток яичника находится в соединительной ткани широкой связки матки вблизи мезосальпинкса и содержит многочисленные узкие вертикальные трубочки, выстланные реснитчатым эпителием. Эти трубочки в верхнем их конце собираются в продольный канал, который проходит под маточной трубой и дальше по боковому краю матки и заканчивается у внутреннего зева. Иногда этот канал, который является остатком вольфова (мезонефрального) протока у женщин и называется Гартнеровой протокой, может продолжаться латерально по боковой стенке влагалища и заканчиваться на уровне девичьей перепонки.
Прияичник является также остатком Вольфовой протоки и эмбриологически является аналогом головки надъяичка у мужчин. Краниальная часть придатка яичника получила название надъяичника или органа Розенмюллера. Обычно у взрослых женщин прияичник исчезает, но может быть источником образования кист.
Кровоснабжение яичников осуществляется яичниковыми артериями, которые берут свое начало непосредственно от аорты ниже уровня отхождения почечных артерий. Яичниковая артерия проходит ретроперитонеально, затем пересекает переднюю поверхность большой поясничной мышцы и внутренние подвздошные сосуды, входит в лейкотазовую связку и ворота яичника и достигает мезовариума в широкой связке матки.
Левая яичниковая вена впадает в левую почечную вену, а правая — в нижнюю полую вену. Лимфа от яичников оттекает к парааортальным лимфатическим узлам на уровне почечных сосудов, но метастазы рака яичников могут проявляться и в подвздошных лимфоузлах. Симпатические и парасимпатические нервные волокна проходят рядом с яичниковыми сосудами и сочетаются с яичниковым, гипогастральным и аортальным сплетениями.
Клинические корреляции
Размеры «нормального» яичника в течение репродуктивного и постменопаузального периода имеют большое значение в клинической практике. До менопаузы длина «нормального» яичника не должна превышать 5 см, а при наличии физиологических кист - 6-7 см. В постменопаузе «нормальные» яичники не должны пальпироваться при гинекологическом исследовании.
Яичники и окружающая их брюшина не лишены болевых и тактильных рецепторов, поэтому при бимануальном гинекологическом обследовании и пальпации яичников пациентка может испытывать дискомфорт.
Для уменьшения симптомов хронической тазовой боли была предложена операция денервации яичников путем пересечения или перевязки лейкотазовой связи. Но в дальнейшем от этой операции отказались в связи со случаями кистозной дегенерации яичников вследствие нарушения их кровоснабжения, связанного с неврэктомией.
Тесные анатомические соотношения яичника, яичниковой ямки и мочеточника имеют особое значение при хирургическом лечении тяжелого эндометриоза или воспалительных заболеваний органов таза. Важно проследить ход мочеточника для облегчения удаления капсулы яичника, которая соединена с прилегающей брюшиной и окружающими структурами для предотвращения повреждения или развития синдрома резидуального яичника в будущем (при ретроперитонеальных остатках части яичника).
Профилактическая оофоректомия обычно выполняется при гинекологических операциях у женщин в постменопаузе. Двухсторонняя овариоэктомия при вагинальном доступе может быть технически сложной, чем при абдоминальной гистерэктомии. Вагинальное удаление яичников может быть облегчено при идентификации анатомических ориентиров, как при абдоминальных операциях, а также при раздельном клемировании круглых и лейкотазовых связей.



