Желудочковая тахикардия: неотложная помощь |
|
|
При желудочковой тахикардии больному должна быть незамедлительно оказана грамотная помощь во избежание летального исхода. Ниже описана последовательность действий, а также необходимые препараты, которые облегчат самочувствие человека.
- Тахикардия с широким комплексом QRS
- Лечение
- Феномены WPW и P-Q
- Риск фибриллялии и трепетания предсердий
Сердечно-легочная реанимация (СЛР) до подключения ЭКГ монитора.
- При наличии фибрилляции желудочков/желудочковой тахикардии (ФЖ/ЖТ) на мониторе — три последовательных разряда дефибриллятора с постепенно увеличивающейся силой.
- В случае сохранения или рецидива ФЖ/ЖТ — продолжение СЛР, интубация трахеи, доступ к вене.
- Адреналин 1 мг каждые 3—5 минут.
- Повторные разряды дефибриллятора.
- Кордарон 5 мг/кг внутривенно струйно (или лидокаин 1,5 мг/кг) в течение 3—5 мин при отсутствии эффекта после 3 го разряда дефибриллятора.
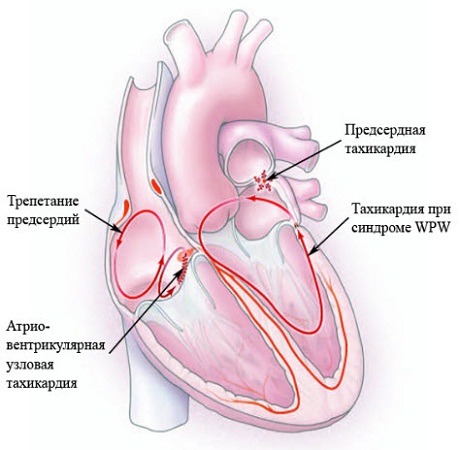
Тахикардия с широким комплексом QRS
При пароксизме с широким комплексом QRS (более 0,12 с) и невозможности регистрации чреспищеводной ЭКГ нельзя исключить:
• пароксизм наджелудочковой тахикардии с блокадой ножек предсердно-желудочкового пучка (постоянной или преходящей-частотозависимой);
• пароксизм наджелудочковой тахикардии, фибрилляцию и трепетание предсердий с проведением импульса по дополнительным путям.
В сомнительных случаях тахикардию с широким комплексом следует расценивать как желудочковую.
Лечение
Лечение следует начинать с пробного введения лидокаина 1 мг/кг (80—120 мг) в 20 мл изотонического раствора натрия хлорида в течение 4—5 мин, повторить введение через 5—10 мин в дозе 0,5 мг/кг до достижения дозы 3 мг/кг. Эффект от введения лидокаина обычно свидетельствует в пользу желудочкового происхождения тахикардии.
При отсутствии эффекта, а также с учетом возможного наджелудочкового характера тахикардии рекомендуется введение АТФ — 10 мг внутривенно струйно с повторным введением 10—20 мг. Если тахикардия не купирована, необходимо введение либо прокаинамида 10 % — 10 мл в 10 мл изотонического раствора натрия хлорида, либо амиодарона 5 мг/кг внутривенно струйно в 5 % растворе глюкозы в течение 10 мин.
Начинать купирование тахикардии с широким комплексом можно с парентерального введения прокаинамида или амиодарона (последний показан у пациентов с выраженными структурными изменениями миокарда и сердечной недостаточностью).
В случае, если пароксизм тахикардии сопровождается гемодинамическими нарушениями или отсутствует эффект от медикаментозной терапии, необходимо проведение электрической кардиоверсии.
После успешного купирования тахикардии с широким комплексом QRS неизвестной этиологии больного следует госпитализировать для уточнения диагноза и выбора тактики дальнейшего лечения.
Синдром преждевременного возбуждения желудочков, или синдром преэкситации, заключается в том, что часть миокарда по дополнительным проводящим путям (ДПП) возбуждается раньше, чем при проведении импульса по нормально функционирующей проводящей системе.
У некоторых больных, имеющих ДПП, нет пароксизмальных нарушений ритма, что обусловлено особенностями электрофизиологических свойств этих путей, а также благоприятным соотношением показателей, характеризующих проводимость и рефрактерность нормальных и дополнительных путей проведения.
Феномены WPW и P-Q
В таких случаях речь идет о феномене WPW (пучок Кента) или о феномене укороченного интервала P-Q (пучок Джеймса).
Основные ЭКГ-критерии феномена WPW:
- укорочение интервала Р—Л (менее 0,12 с);
- наличие дельта-волны на начальном подъеме комплекса QRS;
- расширение комплекса QRS, обусловленное наличием дельта-волны;
- изменение конечной части желудочкового комплекса.
Необходимо отметить, что незнание врачом ЭКГ-признаков феномена WPW является причиной неправильной интерпретации этих изменений как признаков:
- острого инфаркта миокарда,
- гипертрофии обоих желудочков
- или блокады ножек предсердно-желудочкового пучка.
Феномен же WPW, как правило, не требует лечения.
ЭКГ-признаки синдрома преэкситации на фоне синусового ритма широко варьируют, что связано со степенью преэкситации и постоянством проведения по ДПП. Возможны следующие варианты:
1) на ЭКГ постоянно имеются признаки преэкситации (манифестный синдром преэкситации);
2) на ЭКГ признаки преэкситации имеют преходящий характер (интермиттирующий или преходящий синдром преэкситации);
3) ЭКГ в обычных условиях нормальная, признаки преэкситации появляются только в период пароксизма (скрытый синдром преэкситации).
Диагноз синдрома WPW устанавливают при наличии сочетания ЭКГ-признаков предвозбуждения желудочков с пароксизмами тахиаритмии.
У большинства пациентов (90 % ) врачи фиксируют такой тип предсердно-желудочковой реципрокной тахикардии, при котором волна возбуждения распространяется антероградно через предсердно-желудочковый узел на желудочки и ретроградно через ДПП к предсердию. Такая тахикардия носит название ортодромной.
Значительно реже (5—10 %) можно наблюдать вариант предсердно-желудочковой реципрокной тахикардии, при котором волна возбуждения совершает круговое движение по той же петле, но в обратном направлении: антероградно по ДПП на желудочки и ретроградно через предсердно-желудочковый узел к предсердию — эта тахикардия называется антидромной.
На ЭКГ регистрируется пароксизм с расширенными ф.й8-комплексами, более 0,1с (по типу максимально выраженной преэкситации, «желудочкового вида») с частотой 150—200 в 1 мин.
Риск фибриллялии и трепетания предсердий
Особую опасность представляет возникновение фибриллялии и трепетания предсердий у пациентов с ДПП и проведением импульсов по аномальным путям антероградно с предсердий на желудочки.
Риск возникновения фибрилляции желудочков может повысить, в том числе, применение препаратов, ускоряющих проведение по ДПП. Прежде всего, это касается вераламила и дигоксина, что исключает их использование при антидромном варианте пароксизмальных тахикардий. В то же время препаратами выбора при лечении пациентов с пароксизмальными тахикардия ми и расширенным комплексом QRS при синдроме WPW являются препараты I класса (прокаинамид, дизопирамид, пропафенон) и III класса (амиодарон).
Нередко приходится дифференцировать тахикардию с широким комплексом QRS при синдроме WPW и пароксизм желудочковой тахикардии, что бывает крайне сложно сделать по наружной ЭКГ и требует проведения чреспищеводной ЭКГ-диагностики.
Очень большая частота желудочкового ритма (более 200 в 1 мин), возникновение пароксизмов тахикардии в детском и юношеском возрасте (часто у пациентов без структурных изменений миокарда), наличие приступов тахикардии у близких родственников могут указывать врачу на возможность существования ДПП.



