Болезни бронхов и легких (аутоиммунные) |
|
|
Аутоиммунные заболевания — это целый ряд болезней, которые могут поражать как весь организм в целом, так и отдельные органы и системы (ЖКТ, сердце, бронхи и легкие и пр.). В основе заболеваний лежит атака организма собственной иммунной системой. Для современной медицины причины таких процессов в организме остаются загадкой, хотя и существует множество теорий патогенеза.
- Причины саркоидоза и патогенез
- Симптомы саркоидоза
- Лабораторная диагностика саркоидоза
- Лечение саркоидоза
- Идиопатический фиброзирующий альвеолит
Прогноз болезни может быть разный, что зависит от таких факторов:
- какое именно заболевание развивается
- какая стадия (как сильно развился процесс)
- какие темпы прогрессирования болезни
- адекватность и своевременность терапии
- как организм отвечает на лечение
- сопутствующие заболевания пациента и т.д.
Лечение заключается в подавлении неадекватной активности иммунитета. Для этого применяются медикаменты из группы иммуносупрессантов:
- преднизолон и его аналоги
- моноклональные антитела
- цитостатики (азатиоприн, метотрексат, циклофосфамид и проч.)
Иммуномодуляторы для лечения аутоиммунных болезней легких и бронхов почти никогда не применяются. В крайне редких случаях могут быть актуальны иммуноглобулины, вводимые внутривенно.
Аутоиммунные болезни сложны для диагностики, может понадобиться консультация нескольких специалистов разных профилей. При диагностики обнаруживают так называемый аутоиммунитет, что означает выработку антител против собственных антигенов организма. Сегодня разработаны специальные противовоспалительные препараты. Но они оказывают не только лечебный, но и негативный эффект на организм. Действие этих лекарств может негативно сказаться на кроветворной системе, способствовать образованию язв ЖКТ, вызывают кровоизлияния и т.д.
Саркоидоз — системная хроническая болезнь, характеризующаяся наличием неказеифицированных (без казеозного некроза, характерного для туберкулеза) гранулем во многих органах и тканях: легких, коже, лимфоузлах, селезенке, печени, глазах и др.
Причины саркоидоза и патогенез
Раньше предполагали, что этиологическим фактором саркоидозa служит Mycobacterium tuberculosis. Однако причины заболевания могут быть разнообразные инфекционные возбудители и неинфекционные факторы:
- возбудители лаймской болезни,
- пропионибактерии,
- ижкетсии,
- хламидии,
- вирусы.
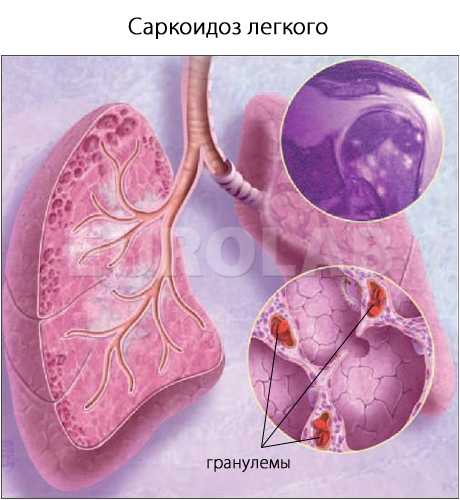
Образование гранулем возможно и при воздействии кроме микробов, металлической пыли. Ингаляция причинного антигена может запускать патологический, приводящий к саркоидозу. Цитокины активируют Т-хелперы 1 типа (СЭ4+ ТН1). Моноциты/макрофаги продуцируют ИЛ-3, ИЛ-б, ИЛ-8, ИЛ-1 5, ИФН-у, фибрин и фибронектин. Они могут трансформироваться в эпилиолидные клетки, соединяться, образуя многоядерные гигантские клетки. Под влиянием каскада цитокинов формируются саркоидные гранулемы. Неказеозные гранулемы состоят из эпителиоидных клеток, макрофагов, многоядерных гигантских клеток, фибробластов и Т-хелперов. ИЛ-4 и ИЛ-б запускают поликлоальную В-клеточную активацию, что проявляется гипергаммаглобулинемией.
Симптомы саркоидоза
Возможно случайное обнаружение саркоидоза в результате выявления на рентгенограмме двустороннего увеличения медиастинальных лимфоузлов. Острая форма болезни (синдром Лефгрена) характеризуется сочетанием увеличенных внутригрудных лимфоузлов с узловатой эритемой (часто локализуется на голенях), болью в суставах и лихорадкой.
При саркоидозе гранулемы могут формироваться в легких, коже, лимфоузлах, селезенке, печени, глазах, что ведет к их поражению. Поражения глаз представлено иритом, иридоциклитом, склеритом, конъюнктивитом. Возможна потеря зрения. Часто поражаются легкие. Появляются одышка, боль в грудной клетке, утомляемость, артралгия, миопатия. На коже могут отмечаться сыпь, бляшки, узловатая эритема. Лимфоузлы уплотнены, безболезненны, подвижны. Поражаются нервная и сердечно-сосудистая системы.
Лабораторная диагностика саркоидоза
Выявляются лимфоцитопения, эозинофилия и увеличенная СОЭ. Возможны гиперкальциемия, повышенная выработка ангиотензинпревращающего фермента. Реакция на туберкулин обычно отрицательная. При биопсии выявляются неказеифицированные гранулемы, содержащие эпителиоидные клетки, единичные гигантские клетки, лимфоциты и фибробласты.
Лечение саркоидоза
Применение кортикостероидов зависит от стадии саркоидоза. Первоначальная медикаментозная терапия может снизить эффективность последующего лечения. Системное использование кортикостероидов показано в тяжелых случаях. Возможно сочетанное назначение кортикостероидов с иммунодепрессантами (метотрексат, азатиоприн, циклофосфамид). В отдельных случаях применяют противомалярийные препараты (хлорохин).
Идиопатический фиброзирующий альвеолит
У генетически предрасположенных лиц возможна активация альвеолярных макрофагов после контакта с неизвестным инфекционным агентом (рис. 4.19). Вирусы, иммунные комплексы и цитокины Т-лимфоцитов также могут вовлекаться в процесс активации. Альвеолярные макрофаги секретируют ИЛ-8, а также лейкотриены и нейтрофильный хемотаксический фактор, которые вызывают хемотаксис и активацию т профильных гранулоцитов.
Данная патология относится к группе фиброзирующих альвеолитов, среди которых выделяют также экзогенный аллергический альвеолит и токсический фиброзирующий альвеолит, возникающий в результате действия токсических веществ и некоторых лекарственных средств.
Гранулоцитарный альвеолит — типичная особенность легочного идиопатического фиброза, тогда как лимфоцитарный альвеолит встречается при саркоидозе. Альвеолярные макрофаги также секретируют фактоы роста фибробластов и тромбоцитарный фактор роста (PDGF - platelet derived growth factor). Аккумулируются пролиферация фибробластов и синтез ими коллагенов. Развивается интерстициальный отек. Окислительные процессы позволяют альвеолярным макрофагам и нейтрофилам разрушать пневмоциты I типа. Это вызывает компенсаторное увеличение количества пневмоцитов II типа, которые продуцируют фиброгенные факторы.
Появляются фиброзные изменения, нарушается процесс реэпителизации. Пневмоциты II типа не могут далее замещать поврежденные пневмоциты I типа, что способствует дефектам в выработке сфактантов и спадению альвеол. Морфологический процесс при фиброзирующем альвеолите получил название «ремоделирование альвеолярной выстилки», в терминальной стадии легкие имеют вид пчелиных сот, образуются расширенные полости. Таким образом, данная патология сопровождается развитием интерстициального отека, альвеолита (интерстициального воспаления) и интерстициального фиброза.
Симптомы
Заболевание чаще развивается в возрасте старше 50 лет. При физической нагрузке развивается прогрессирующая одышка и кашель. Ногтевые фаланги приобретают вид «барабанных палочек». Выживаемость больных не превышает 5 лет. Лабораторная диагностика не имеет решающего значения. У больных отмечено увеличение СОЭ и у части из них — повышение показателей ревматоидного и антинуклеарного факторов.
Лечение
Кортикостероиды оказались малоэффективны. Благоприятное воздействие оказывает совместное применение у-интерферона с кортикостероидами. Для антифиброзного эффекта применяют О-пеницилламин, колхицин и интерферон.



